发稿时间:2019-04-09 来源:中国医学伦理学
作者:姚贺之,訾明杰(中国中医科学院西苑医院临床药理研究所)
选自:中国医学伦理学 2018年7月 第31卷 第7期 879-882
临床研究不同于日常诊疗,临床医生与临床研究者的角色因职责不同而有所区别。从临床研究和日常诊疗工作的人员资质要求、活动实施流程以及角色冲突平衡等方面,对临床医生与临床研究者的角色与差异进行比较分析,加深临床医生对其不同角色内涵的理解和把握,增强临床医生作为临床研究者的责任意识,提高临床研究质量。
Key words:Clinician/Clinical Investigator/Clinical Research
临床医生开展临床研究具有重要意义,是决定其能否站在医学发展前沿、引领医学发展的决定因素。可以说无临床研究,无以造就好医生[1]。目前除药物I期临床试验在专门病房集中进行外,其他临床研究多由临床医生在日常诊疗工作中兼顾进行。然而,当前临床诊疗与临床研究仍被定义为各自独立的活动,在伦理、方法学和组织实施等层面具有明显的区分界定。临床医生在开展临床诊疗与临床研究时,面对“临床医生”与“临床研究者”的身份转换,应对其不同的角色内涵有所把握。
临床医学研究不同于日常诊疗,早在1978年的《贝尔蒙特报告》[2]中就对临床医学研究与日常诊疗的范畴进行了界定。“日常诊疗”指为增进患者健康而采取的诊断、预防性干预或治疗措施,这些措施多已被临床指南所推荐或已成为较公认的诊疗常规,其效果把握度较高。而“临床医学研究”旨在验证假说、获得结论、增进知识,一般具有一份正式的方案,包括研究目标以及相应的研究过程。可见,虽然临床医学研究和日常诊疗的终极目标均为促进全人类的健康福祉,但其着眼点和实现路径有所不同:临床研究关注的是具有某一特征的均一化的群体,提供的是格式化的干预策略,其当前重点在于取得高质量的研究数据以验证假说,得出结论,进而形成泛化的智识;在这个过程中,受试者的个性化需求被淡化。日常诊疗关注的是患者个体,需要及时回应患者的诉求,结合患者的病情和个体情况,运用当前已被证实或推荐的最佳个体化诊疗方案,改善患者的疾病状况,使其尽快恢复健康;在此过程中,患者的个体化意识鲜明。基于上述界定,下面将从人员资质要求、活动实施流程以及角色冲突平衡等方面,对日常诊疗和临床研究中相应的“临床医生”与“临床研究者”的角色转化和差异进行简要探讨。
1 资质要求
《中华人民共和国执业医师法》[3] (以下简称“《执业医师法》”)所限定的“医师”是指“依法取得执业医师资格或者执业助理医师资格,经注册在医疗、预防、保健机构中执业的专业医务人员。”即要求临床医生具有医师资格证书和医师执业证书,二者分别提供了医疗技术和行政方面的保障。因此,具备一定的医疗执业水平、良好的职业道德和身体素质是对临床医生的基本要求。
《涉及人的生物医学研究伦理审查办法》[4]中明确规定了“研究者的资格、经验、技术能力等是否符合试验要求”是伦理委员会应重点审查的内容之一。另外,《药物临床试验质量管理规范》(GCP)[5]也对临床研究者的资质提出了具体要求: :除具备上述医师资质外,一般还应具有相应的专业知识和经验、GCP及医学伦理等相关培训经历,以确保临床研究者具备研究相关的专业能力、熟悉并遵守国家有关法律法规与道德规范、具备受试者保护意识。上述要求是由临床医生向临床研究者角色转化的基本资质要求,是成为临床研究者的“准入门槛”。
2 实施流程
临床医生和临床研究者均需在满足各自角色的基本资质要求后,方可进入具体工作实施阶段,即接诊/处理一位患者或主持/参与一项具体的临床研究。以下将依照工作开展的流程比较二者的角色差异。
2.1 前期准备
日常诊疗工作是在实践中不断反思、学习、改进的螺旋上升过程,从踏入临床工作的第一天起,不断积累临床经验、跟进学科发展动态、提升专业知识技能、加强团队建设、增进沟通技巧就已成为每位临床医生执业生涯的永恒功课,临床诊疗活动既无需特殊准备,又无时无刻不在准备着。相比之下,临床研究实施前的常规准备工作相对程序化。结合对临床研究的观察体会,笔者尝试总结了以下5个主要问题(见表1),希望可帮助临床研究者对前期准备情况进行自查。
表1临床研究前期准备自评表

2.2 实施内容
依照循证医学的理念,临床医生应实时根据患者的实际情况,综合当前所能获得最好的研究证据、医师的个人专业技能和临床经验,考虑患者的价值观和愿望,为其提供最佳医疗决策。可见,日常诊疗具有个体性、针对性、综合性以及变动性等特征。相比之下,临床研究须遵守临床科研方法学的基本原则,其研究过程一般相对统一化、固定化,二者在具体实施流程和内容上的差异主要体现在以下方面(见表2)。
表2临床研究和临床诊疗的具体实施差异
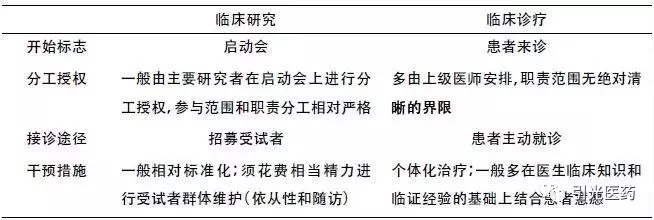
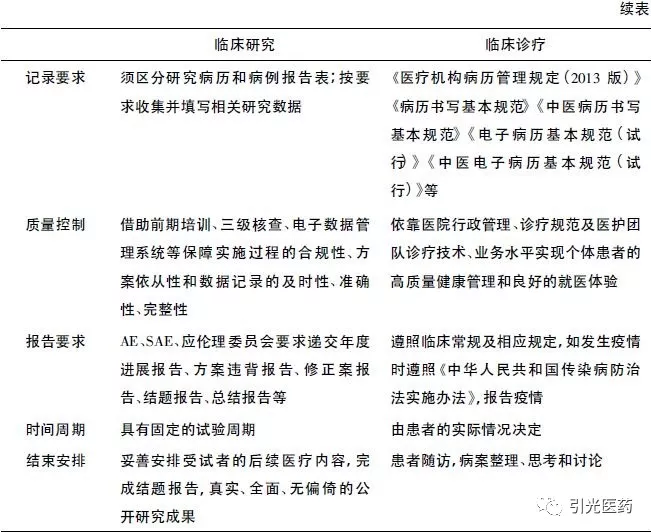
以下就表格中的主要内容展开论述:
☑ 接诊途径:受试者招募是临床研究的重要环节,这其中涉及招募途径和招募信息的合规性、知情同意的告知与签署、受试者隐私保护等伦理问题,相关法律、法规、指南等对此均作了详细规定,并随着科技信息的发展和医学研究领域的拓展而不断更新。在日常诊疗工作中,医师出于医疗目的,其本人或任何可能协助诊疗的医护人员均可相对自由的接触大量的患者数据; 而在角色转变时应特别注意临床研究中受试者隐私保护的问题。出于研究目的的数据使用应遵守临床研究的相关权限规定,避免借由医师职位之便,损害受试者的隐私安全。
☑ 干预措施:一般临床研究多采用标准化的干预措施,这在一定程度上与患者的个体化诊疗诉求相悖;另外,受试者本身、环境、临床研究者、治疗等多种因素均会对受试者的依从性产生影响,从而影响研究的进展和质量。因此,临床研究中对受试者的定期访视和维护力度远大于日常诊疗工作。临床医生在面对角色转换时应做好充分的准备,保证足够的时间、精力和相关支持完成研究工作。美国学者Beth以试验完成的关键要素为组分,从受试者角度构建了临床试验参与率(Clinical Trial Participation Participation,CTP)这一指标,以公式形式表达CTP=(自主意识+教育程度)+(信任程度+医患关系+交流沟通)/(风险+不便)[3,6]。而从临床研究者的角度,合理的研究方案、合理的受试者筛选、良好的医患关系、积极的不良反应处理以及督导管理和教育都将会对受试者依从性产生积极的影响。
☑ 记录要求:在日常诊疗中使用的门/急诊病历和住院病历需遵照《医疗机构病历管理规定(2013年版)》[7]进行管理,其中对于病历书写规范作了详细规定。而研究病历是临床研究中为适应快速准确的研究数据采集,以及可留存在研究中心的需求而产生的。另一种研究数据的记录载体为病例报告表(Case Report Form,CRF),其尽量以编码的方式收集分类型数据,减少文本型数据,旨在满足统计分析所需。另外,CRF也用于向申办方报告受试者数据,故为保护受试者隐私,其上不应出现受试者的相关个人信息。研究病历和CRF表的填写均应遵照其相应的填写要求,真实、准确、完整、及时、合法地填写,以便于后续统计工作。
☑ 质量控制:质量控制的本质在于通过对成果产品形成全环节的合规性控制,消除各环节所有缺陷因素,从而保证最终成果产品的质量。基于此,在临床研究和日常诊疗中均形成了多层次、多环节、多手段的质量控制规范和评估体系。相较于临床诊疗应努力实现个体患者的高质量健康管理;临床医生在临床研究活动中应对实施过程的合规性,以及数据记录的及时性、准确性、完整性给予足够重视。
☑ 报告要求:在临床研究中如发生严重不良事件(SAE)或非预期事件,研究者应立即对受试者采取适当的治疗措施,同时向有关部门报告。另外,在研究过程中应依照伦理委员会的要求,及时提交年度进展报告、方案违背报告、修正案报告、结题报告等。上述要求均旨在保证临床研究的科学性和安全性。而在日常诊疗中,需要遵照诊疗常规和相应的要求进行该部分工作,如疫情上报应遵照《中华人民共和国传染病防治法实施办法》[8]的相关规定。
3 角色平衡
临床诊疗与临床研究活动的界定使临床医师不可避免地面临着双重角色身份的冲突。伦理问题和方法学差异是其冲突的主要方面。《贝尔蒙特报告》[2]构建了当今临床医学研究的核心伦理原则:自主原则(the Principle of Autonomy)、行善原则(the Principle of Beneficience)、避害原则(the Principle of Nonmaleficience)、公正原则(the Principle of Justice)。实际上,临床研究的不确定性使其很难充分满足以上原则要求,尤其对于行善原则。如能重新评估临床研究的伦理要求,以自主和避害原则为主要指导,改变当前传统研究模式下以研究者为主导、高强度试验监测的现状,以受试者为主导、基于风险的研究监测将使临床研究更易在日常诊疗中开展。
在方法学层面,基于循证医学的临床研究和基于个体论治的临床诊疗应相互借鉴,近年来,比较效果研究(Comparative Effectiveness Research)、真实世界研究的开展,对于患者报告结局(Patient-Reported Outcomes,PRO)的关注使临床研究更贴近日常诊疗;临床诊疗也在不断借用、发展临床研究中的相关概念,规范日常医疗工作。
因此,研究理念的更新和方法学的进步将不断平衡临床诊疗与临床研究的角色冲突,为当前和未来的患者个体与群体带来最大获益。
4 小结
综上所述,临床研究不同于日常诊疗,临床研究者的角色责任与临床医生部分重叠又更具挑战。临床医生应担负起开展临床研究、改善临床实践的重要使命。医学的进步终需临床研究的推动,但必须是符合伦理、科学及法律之严谨的临床研究。临床研究者与临床医生之间并不是简单的角色转换,应始终将患者/受试者的健康和权益作为首要考虑,意识到当下的每一份研究数据对未来医疗决策、未来患者可能产生的“蝴蝶效应”。因此,加深临床医生对其不同角色内涵的理解和把握,增强临床医生作为临床研究者的责任意识,对于提高临床研究质量势必具有重要的意义。
参考文献
[1]王辰. 临床研究是医生的天职天命[J].中华结直肠疾病电子杂志,2014,3(6) : 497.
[2]The National Commission for the Protection of Human Subjects of Biomedical and Behaviroral Research,Department of Health,Education and Welfare(DHEW).The Belmont Report[Z].Washington,DC: United States Government Printing Office.
[3]中华人民共和国国家卫生和计划生育委员会.中华人民共和国执业医师法[Z].1998.
[4]中华人民共和国国家卫生和计划生育委员会.涉及人的生物医学研究伦理审查办法[Z].2016.
[5]国家食品药品监督管理局.药物临床试验质量管理规范[Z].2003.
[6]Harper B,Neuer A. A strategic formula to enhance subject enrollment and retention[J].The Monitor,2009,23(1) : 59-63.
[7]国家卫生计生委医政医管局.医疗机构病历管理规定[Z].2013.
[8]国家卫生计生委疾病预防控制局.中华人民共和国传染病防治法实施办法[Z].1991.
